保険医療機関では、毎月10日までにレセプトを送信していると思います。ですが、毎月請求をしているレセプトにも請求期限があることはご存じでしょうか。どこまで、さかのぼって請求することが可能なのか。今回は請求期限についてお話します。
◇レセプトの請求期限は原則5年
請求期限は民法によって定められており、以前までは3年間(訪問看護は2年)でしたが、令和2年4月1日より改正され原則5年間とされました。
なお、その起算日については、社会保険は診療月の翌月1日、国民健康保険は診療月の翌々々月の1日、つまり3か月後とされています。
≪起算日の数え方≫ ※該当月の1日を起算日とする

例)国保の場合、令和6年7月のレセプトは、3か月後の令和6年10月1日が起算日となるので、請求権の時効は令和11年10月1日となります。 ・原則5年とは原則については民法に『消滅時効は「権利を行使することを得るとき」より進行するものであり、「権利を行使することを得る」とは「権利を行使することに法律上の障碍がない」ことである』と記載があります。つまり、権利を行使することができることを知った時から5年間となります。ですが、「請求権を行使できることを知らなかった」と考えられる特段の事情がある場合は別となります。
・国保と社保で期限が違うのはなぜか
請求権5年は民法で定められた期限ですが、請求権の時効起算日について健康保険法と国民健康保険法で異なるため違いが生じているものと考えます。過去に疑義照会が生じていました。いずれも昭和30年代のものにはなりますが、解釈の材料になるかと思います。
・診療報酬請求権の消滅時効について(◆昭和35年05月24日保険発第64号)
・診療報酬請求権の時効の起算日について(◆昭和38年01月18日保険発第7-2号)
・原審査査定及び再審査査定に対する再審査請求の時効
基本的に再審査の申立ては原則6カ月以内を遵守するよう支払基金から通知がでています。[保険発第17号保険発第40号]
国保連合会も同様に6カ月としています。
※当該保険医療機関等が当該請求権を行使することができることを知ったと考えられる特段の事情がある場合には、当該事情に照らし、その事情が認められる時(当該請求権を行使することができることを知った時)から5年間で消滅時効が完成することとなる。等とあり、民法上は以下のとおりとなっています。
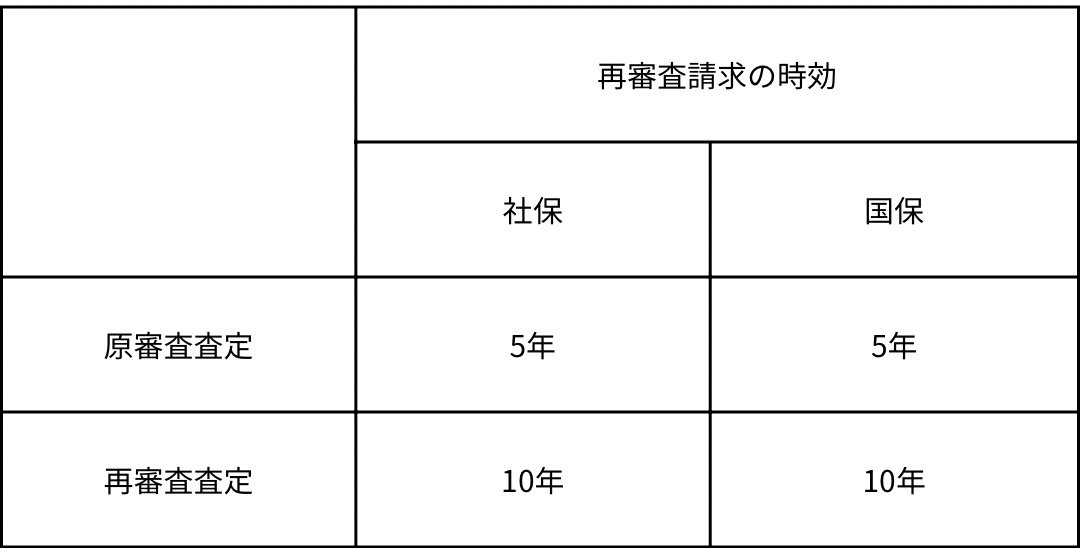
※原審査査定の起算日は請求権と同じく、国保は診療月の翌々々月1日、社保は診療月の翌月1日になります。再審査査定の場合は、再審査査定による減額後診療報酬支払日の翌月となります。 以上が、レセプトに関する期限についてのお話となります。色々と難しい言い回しや、各種通達があり判断が難しいことが多いと思います。資格確認等でレセプト請求が遅れることがあると思いますが、保留レセは速やかに処理し、請求期限を超えるレセプトが発生しないように努めましょう。レセプトに関してお困りのことがありましたら、是非お問い合わせください。
元記事: note(原嶋企画)