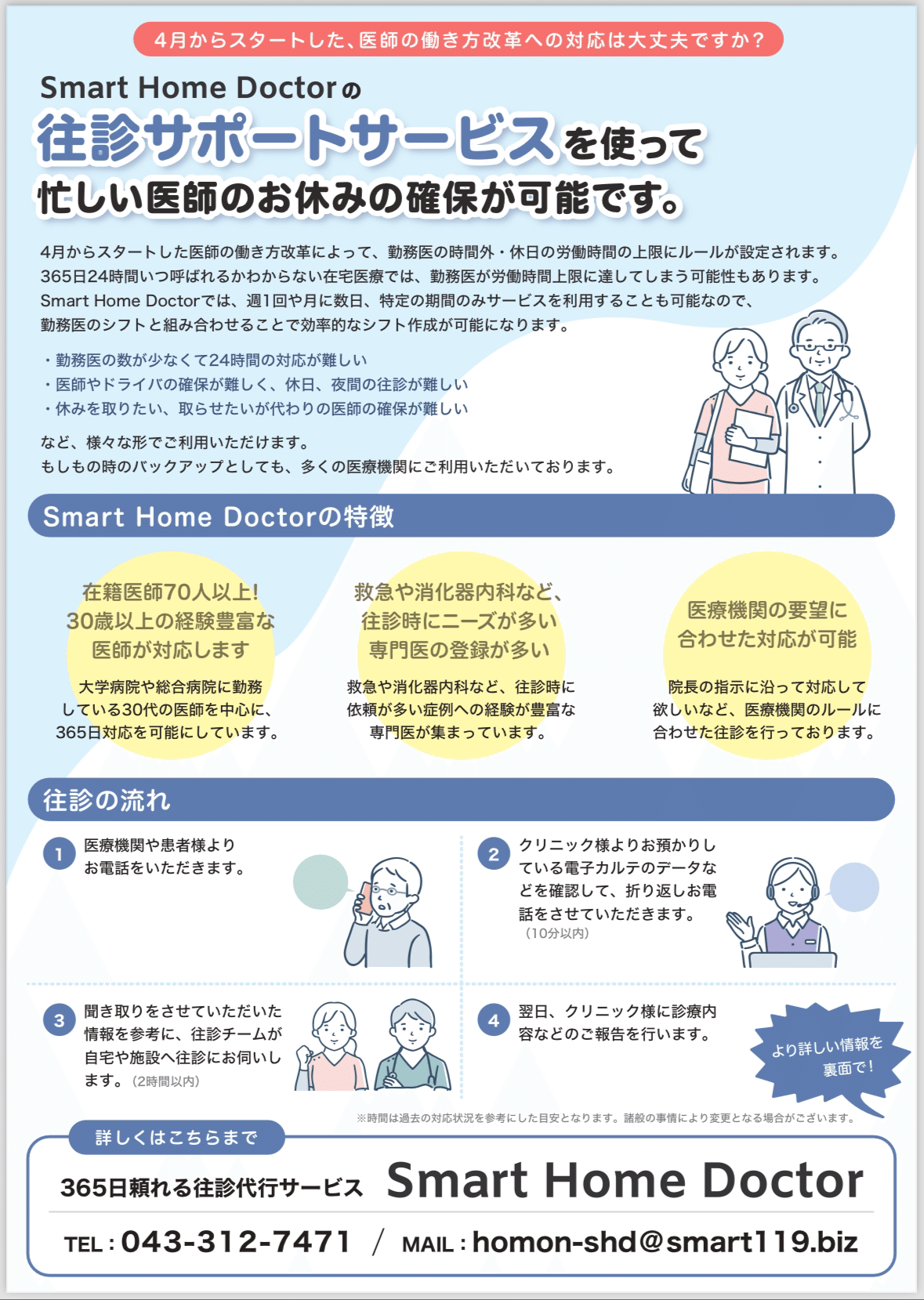
こんにちは、原嶋企画です。今日は表題にありますように、実際にあった細菌培養同定検査の査定についてお話します。
◇査定項目 事由B 細菌培養同定検査(消化管)△190点
(※改正前の為、200点でなく190点となっています。)
本レセプトについては、嘔気及び血便症状のある患者に対してCSを実施し、感染性腸炎疑いにて盲腸・回盲部より細菌培養を提出。細菌培養同定検査(消化管)190点×2を請求したが、1回のみに査定。過剰・重複による査定となってしまいました。
今回のケースは、担当看護師より細菌培養を盲腸と回盲部より2か所実施した旨の報告があり、請求事務担当が報告通り2部位として請求を行ったものでした。
細菌培養同定検査について、早見表に記載されている文言は以下のとおりです。
◇算定要件
エ)症状等から同一起因菌によると判断される場合であって、当該起因菌を検索する目的で異なった部位から、又は同一部位の数か所から検体を採取した場合は、主たる部位又は1か所のみの所定点数を算定する。ただし、血液を2か所以上から採取した場合に限り、「3」の血液又は穿刺液を2回算定できる。この場合、「注1」及び「注2」の加算は2回算定できる。
今回のレセプトでは「細菌培養同定検査190点×2」から「細菌培養同定検査190点×1」への査定です。算定要件にあるとおり、異なった部位から、又は同一部位の数か所から検体を採取しても1回しか算定できないとなります。ですが、「同一起因菌によると判断される場合」とありますので、起因菌が複数ある場合は認められるのではないかという解釈もできます。
◇査定理由
異なった部位、同一部位から検体を採取した場合は主たる部位又は1か所しか算定できない。
◇対応策
今回のケースでは、同一起因菌でないかということがひとつの焦点となります。医師に確認を行い、複数の起因菌を疑って行われたのであれば、詳記をつけて再請求を行う。同一起因菌であれば算定は原審どおり1回となる。
レセプトは様々な職種が関わって完成します。医師は症状に対して必要である診療行為を判断し実施します。看護師も処置等を実施します。それらの請求を行うのは事務になります。算定要件である解釈や請求方法について先生方は事務を信頼して託しています。病名だけで請求するには不十分と思われる場合は、先生方に相談して詳記をつけるのが良いでしょう。請求に足るストーリーのあるレセプトを作成することが、審査側に理解してもらうための重要な要素になります。
元記事: note(原嶋企画)